ඖෂධ-ප්රේරිත අධි සංවේදීතා සින්ඩ්රෝමය ලෙසද හැඳින්වෙන eosinophilia සහ පද්ධතිමය රෝග ලක්ෂණ (DRESS) සමඟ ඖෂධ ප්රතිචාරය යනු ඇතැම් ඖෂධ දීර්ඝ කාලයක් භාවිතා කිරීමෙන් පසු කැසීම, උණ, අභ්යන්තර අවයව සම්බන්ධ වීම සහ පද්ධතිමය රෝග ලක්ෂණ මගින් සංලක්ෂිත දරුණු T-සෛල-මැදිහත් වූ සමේ අහිතකර ප්රතික්රියාවකි.
ඖෂධ ලබා ගන්නා රෝගීන් 1,000 න් 1 සිට 10,000 න් 1 දක්වා අතර, ප්රේරක ඖෂධ වර්ගය මත පදනම්ව, DRESS ඇතිවේ. DRESS රෝගීන්ගෙන් බහුතරයක් ඖෂධ පහක් නිසා ඇති වූ අතර, සිදුවීම් අවරෝහණ අනුපිළිවෙලින්: ඇලෝපුරිනෝල්, වැන්කොමයිසින්, ලැමොට්රිජින්, කාබමසපයින් සහ ට්රයිමෙතොප්රිඩීන්-සල්ෆමෙතොක්සසෝල්. DRESS සාපේක්ෂව දුර්ලභ වුවද, රෝහල්ගත කර ඇති රෝගීන්ගේ සමේ ඖෂධ ප්රතික්රියා වලින් 23% ක් දක්වා එය හේතු වේ. DRESS හි ප්රොඩ්රොමල් රෝග ලක්ෂණ (ඊසිනොෆිලියා සහ පද්ධතිමය රෝග ලක්ෂණ සහිත ඖෂධ ප්රතිචාරය) උණ, සාමාන්ය ව්යාධිය, උගුරේ අමාරුව, ගිලීමේ අපහසුතාව, කැසීම, සම පිළිස්සීම හෝ ඉහත සංයෝජනයක් ඇතුළත් වේ. මෙම අදියරෙන් පසු, රෝගීන් බොහෝ විට සරම්ප වැනි කුෂ්ඨයක් වර්ධනය වන අතර එය කඳේ සහ මුහුණේ ආරම්භ වී ක්රමයෙන් පැතිර යන අතර අවසානයේ ශරීරයේ සමෙන් 50% කට වඩා ආවරණය කරයි. මුහුණේ ශෝථය DRESS හි ලාක්ෂණික ලක්ෂණයක් වන අතර එය උග්ර වීමට හෝ නව ආනත කන් පෙති රැල්ලක් ඇති කිරීමට හේතු විය හැක, එය DRESS සංකීර්ණ නොවන සරම්ප වැනි ඖෂධ කුෂ්ඨ වලින් වෙන්කර හඳුනා ගැනීමට උපකාරී වේ.
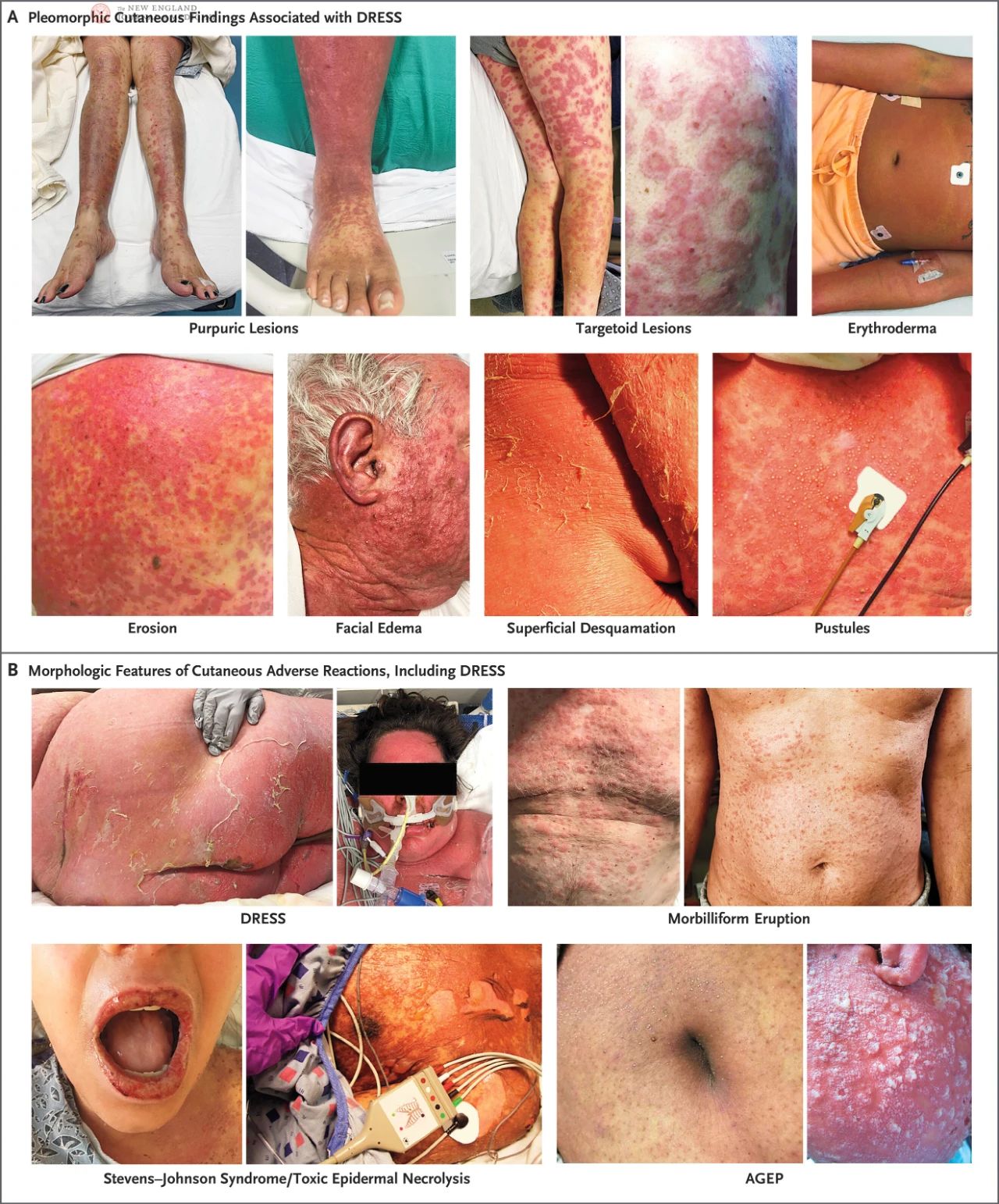
DRESS ඇති රෝගීන්ට උර්තාරියා, දද, ලයිකනොයිඩ් වෙනස්කම්, පිටකිරීමේ සමේ රෝග, එරිතිමා, ඉලක්ක හැඩැති තුවාල, පර්පූරා, බිබිලි, පැල්ලම් හෝ මේවායේ සංයෝජනයක් ඇතුළු විවිධ තුවාල ඇති විය හැක. එකම රෝගියා තුළ එකවර සමේ තුවාල කිහිපයක් පැවතිය හැකිය, නැතහොත් රෝගය වර්ධනය වන විට වෙනස් විය හැකිය. අඳුරු සමක් ඇති රෝගීන් තුළ, මුල් එරිතිමාව නොපෙනී යා හැක, එබැවින් හොඳ ආලෝක තත්ත්වයන් යටතේ එය ප්රවේශමෙන් පරීක්ෂා කළ යුතුය. මුහුණේ, බෙල්ලේ සහ පපුවේ ප්රදේශයේ ලප බහුලව දක්නට ලැබේ.
අපේක්ෂිත, වලංගු යුරෝපීය බරපතල සමේ අහිතකර ප්රතික්රියා ලේඛනය (RegiSCAR) අධ්යයනයක දී, DRESS රෝගීන්ගෙන් 56% ක් මෘදු ශ්ලේෂ්මල දැවිල්ල සහ ඛාදනය වර්ධනය කළ අතර, රෝගීන්ගෙන් 15% ක් බහු ස්ථාන, බොහෝ විට ඕරොෆරින්ක්ස් ආශ්රිත ශ්ලේෂ්මල දැවිල්ල ඇති කළහ. RegiSCAR අධ්යයනයේ දී, DRESS රෝගීන්ගෙන් බහුතරයකට පද්ධතිමය වසා ගැටිති විශාල වීමක් ඇති වූ අතර, සමහර රෝගීන් තුළ, වසා ගැටිති විශාල වීම සමේ රෝග ලක්ෂණ වලට පෙර පවා සිදු වේ. කැසීම සාමාන්යයෙන් සති දෙකකට වඩා පවතින අතර දිගු සුවවීමේ කාලයක් ඇත, මතුපිටින් ඉවත් කිරීම ප්රධාන ලක්ෂණය වේ. ඊට අමතරව, අතිශයින් දුර්ලභ වුවද, කැසීමක් හෝ ඊසිනොෆිලියාවක් සමඟ නොපැමිණෙන DRESS රෝගීන් කුඩා සංඛ්යාවක් සිටිති.
DRESS හි පද්ධතිමය තුවාල සාමාන්යයෙන් රුධිරය, අක්මාව, වකුගඩු, පෙනහළු සහ හෘද පද්ධති වලට බලපාන නමුත්, සෑම ඉන්ද්රිය පද්ධතියක්ම (අන්තරාසර්ග, ආමාශ ආන්ත්රික, ස්නායු, අක්ෂි සහ රූමැටික් පද්ධති ඇතුළුව) සම්බන්ධ විය හැකිය. RegiSCAR අධ්යයනයේ දී, රෝගීන්ගෙන් සියයට 36 කට අවම වශයෙන් එක් බාහිර සමේ අවයවයක් හෝ සම්බන්ධ වී ඇති අතර, සියයට 56 කට අවයව දෙකක් හෝ වැඩි ගණනක් සම්බන්ධ වී ඇත. අසාමාන්ය ලිම්ෆොසයිටෝසිස් යනු වඩාත් සුලභ හා මුල්ම රක්තපාත අසාමාන්යතාවය වන අතර, ඊසිනොෆිලියා සාමාන්යයෙන් රෝගයේ පසුකාලීන අවස්ථා වලදී සිදුවන අතර එය දිගටම පැවතිය හැකිය.
සමෙන් පසු, අක්මාව වඩාත් බහුලව බලපාන ඝන ඉන්ද්රිය වේ. කුෂ්ඨ ඇතිවීමට පෙර ඉහළ අක්මා එන්සයිම මට්ටම් සිදුවිය හැක, සාමාන්යයෙන් මෘදු මට්ටමකට, නමුත් ඉඳහිට සාමාන්යයේ ඉහළ සීමාවට වඩා 10 ගුණයක් දක්වා ළඟා විය හැකිය. වඩාත් සුලභ අක්මා තුවාල වර්ගය වන්නේ කොලෙස්ටැසිස් වන අතර පසුව මිශ්ර කොලෙස්ටැසිස් සහ හෙපටෝසෙලියුලර් තුවාල වේ. දුර්ලභ අවස්ථාවන්හිදී, උග්ර අක්මා අසමත්වීම අක්මාව බද්ධ කිරීමක් අවශ්ය වන තරම් දරුණු විය හැකිය. අක්මා අක්රියතාවය සහිත DRESS අවස්ථාවන්හිදී, වඩාත් පොදු ව්යාධිජනක ඖෂධ කාණ්ඩය ප්රතිජීවක වේ. ක්රමානුකූල සමාලෝචනයක් මගින් DRES ආශ්රිත වකුගඩු ප්රතිවිපාක ඇති රෝගීන් 71 දෙනෙකු (වැඩිහිටියන් 67 දෙනෙකු සහ ළමුන් 4 දෙනෙකු) විශ්ලේෂණය කරන ලදී. බොහෝ රෝගීන්ට එකවර අක්මා හානි සිදු වුවද, රෝගීන් 5 දෙනෙකුගෙන් 1 දෙනෙකු හුදකලා වකුගඩු සම්බන්ධයක් පමණක් ඇත. DRESS රෝගීන් තුළ වකුගඩු හානිවලට සම්බන්ධ වඩාත් සුලභ ඖෂධ ප්රතිජීවක වන අතර, වැන්කොමයිසින් වකුගඩු හානිවලින් සියයට 13 ක් ඇති කරන අතර, පසුව ඇලෝපුරිනෝල් සහ ප්රතිදේහජනක වේ. උග්ර වකුගඩු තුවාලය සෙරුම් ක්රියේටිනින් මට්ටම වැඩි වීම හෝ ග්ලෝමියුලර් පෙරීමේ අනුපාතය අඩුවීම මගින් සංලක්ෂිත වූ අතර සමහර අවස්ථාවල ප්රෝටීනියුරියා, ඔලිගුරියා, හෙමාටූරියා හෝ තුනම ඇති විය. ඊට අමතරව, හුදකලා රක්තපාත හෝ ප්රෝටීනියුරියා පමණක් තිබිය හැකිය, නැතහොත් මුත්රා පවා නොතිබිය හැකිය. බලපෑමට ලක් වූ රෝගීන්ගෙන් 30% ක් (21/71) වකුගඩු ප්රතිස්ථාපන ප්රතිකාර ලබා ගත් අතර, බොහෝ රෝගීන් වකුගඩු ක්රියාකාරිත්වය නැවත ලබා ගත්තද, දිගු කාලීන ප්රතිවිපාක තිබේද යන්න පැහැදිලි නොවීය. DRESS රෝගීන්ගෙන් 32% ක් තුළ හුස්ම හිරවීම, වියළි කැස්ස හෝ දෙකම මගින් සංලක්ෂිත පෙනහළු සම්බන්ධ වීම වාර්තා විය. රූපකරණ පරීක්ෂණයේදී වඩාත් සුලභ පෙනහළු අසාමාන්යතා අතරට අන්තරාල ආක්රමණය, උග්ර ශ්වසන අපහසුතා සින්ඩ්රෝමය සහ ප්ලූරල් පිටාර ගැලීම ඇතුළත් වේ. සංකූලතා අතර උග්ර අන්තරාල නියුමෝනියාව, ලිම්ෆොසයිටික් අන්තරාල නියුමෝනියාව සහ ප්ලූරිසි ඇතුළත් වේ. පෙනහළු සම්බන්ධ වීම ඇති සියලුම අවස්ථා පාහේ වෙනත් ඝන අවයව අක්රියතාවයන් සමඟ ඇත. තවත් ක්රමානුකූල සමාලෝචනයක දී, DRESS රෝගීන්ගෙන් 21% ක් දක්වා මයෝකාඩයිටිස් ඇති විය. DRESS හි අනෙකුත් රෝග ලක්ෂණ පහව ගිය පසු හෝ පැවතුන පසු මාස ගණනක් මයෝකාඩයිටිස් ප්රමාද විය හැකිය. මෙම වර්ග උග්ර ඊසිනොෆිලික් මයෝකාඩයිටිස් (කෙටි කාලීන ප්රතිශක්තිකරණ මර්දන ප්රතිකාර සමඟ සමනය වීම) සිට උග්ර නෙක්රොටයිසින් ඊසිනොෆිලික් මයෝකාඩයිටිස් (50% ට වඩා වැඩි මරණ අනුපාතය සහ දින 3 සිට 4 දක්වා මධ්යන්ය පැවැත්ම) දක්වා විහිදේ. මයෝකාඩයිටිස් ඇති රෝගීන් බොහෝ විට හුස්ම හිරවීම, පපුවේ වේදනාව, ටායිචාර්ඩියා සහ අධි රුධිර පීඩනය ඇති කරන අතර, හෘද එන්සයිම මට්ටම් ඉහළ යාම, විද්යුත් හෘද රෝග වෙනස්වීම් සහ echocardiographic අසාමාන්යතා (pericardial effusion, systolic disfunction, ventricular septal hypertrophy සහ biventricular failure වැනි) සමඟින් දක්නට ලැබේ. හෘද චුම්භක අනුනාද රූපකරණය එන්ඩොමෙට්රියල් තුවාල හෙළි කළ හැකි නමුත් නිශ්චිත රෝග විනිශ්චය සඳහා සාමාන්යයෙන් එන්ඩොමෙට්රියල් බයොප්සි අවශ්ය වේ. DRESS හි පෙනහළු සහ හෘද හෘද සම්බන්ධ වීම අඩු සුලභ වන අතර, මයිනොසයික්ලයින් වඩාත් සුලභ ප්රේරක කාරකයකි.
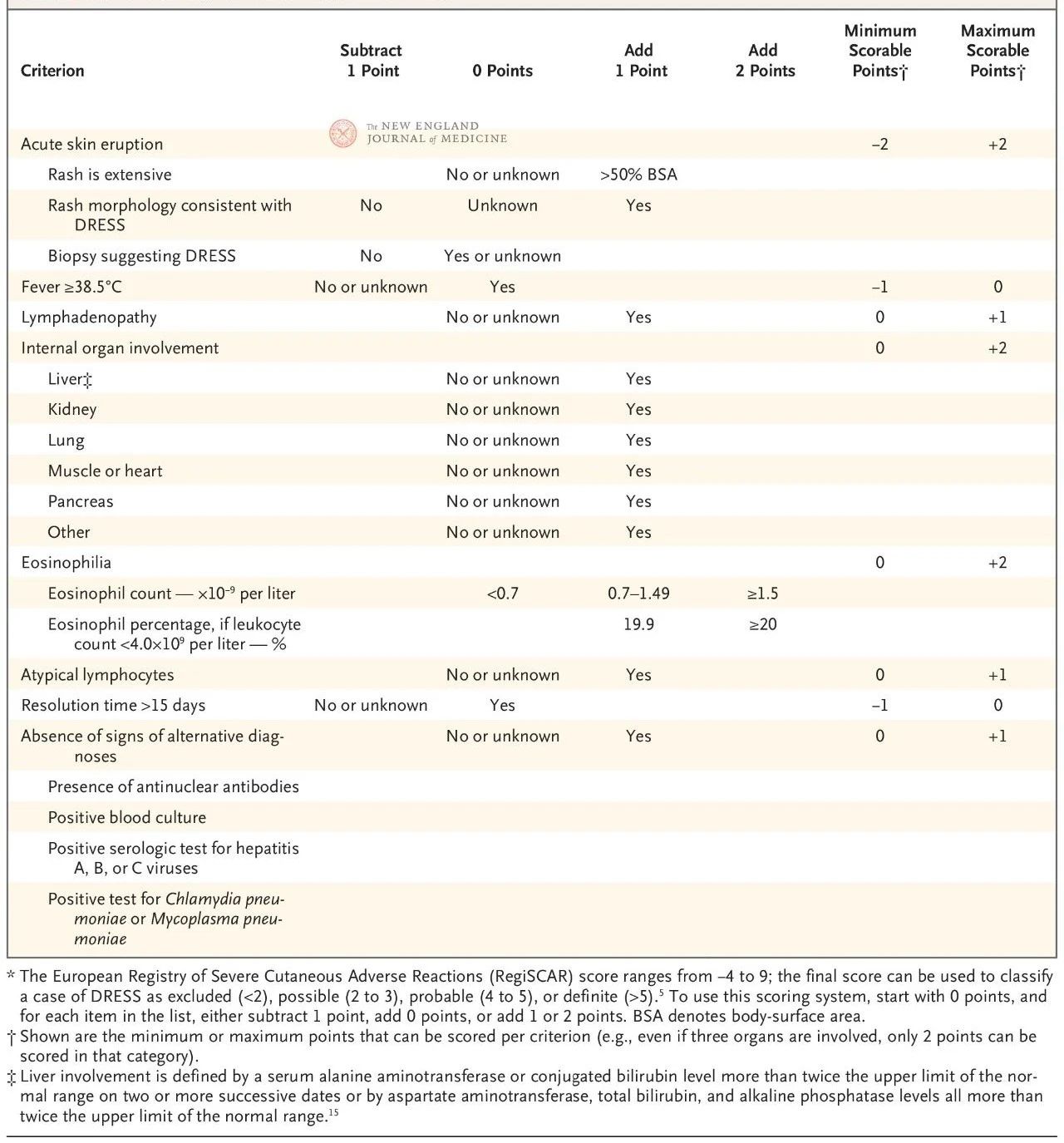
යුරෝපීය RegiSCAR ලකුණු කිරීමේ ක්රමය වලංගු කර ඇති අතර DRESS රෝග විනිශ්චය සඳහා බහුලව භාවිතා වේ (වගුව 2). ලකුණු කිරීමේ ක්රමය ලක්ෂණ හතක් මත පදනම් වේ: මූලික ශරීර උෂ්ණත්වය 38.5°C ට වැඩි; අවම වශයෙන් ස්ථාන දෙකක විශාල වූ වසා ගැටිති; ඊසිනොෆිලියා; අසාමාන්ය ලිම්ෆොසයිටෝසිස්; කුෂ්ඨ (ශරීර මතුපිට ප්රදේශයෙන් 50% කට වඩා ආවරණය කිරීම, ලාක්ෂණික රූප විද්යාත්මක ප්රකාශනයන් හෝ ඖෂධ අධි සංවේදීතාවයට අනුකූල හිස්ටොලොජිකල් සොයාගැනීම්); බාහිර චර්ම අවයව සම්බන්ධ වීම; සහ දිගුකාලීන සමනය (දින 15 කට වඩා).
ලකුණු −4 සිට 9 දක්වා පරාසයක පවතින අතර, රෝග විනිශ්චය නිශ්චිතභාවය මට්ටම් හතරකට බෙදිය හැකිය: 2 ට අඩු ලකුණු මඟින් රෝගයක් නොමැති බව පෙන්නුම් කරයි, 2 සිට 3 දක්වා සම්භාවිතාවක් ඇති රෝගයක් පෙන්නුම් කරයි, 4 සිට 5 දක්වා ඉතා ඉඩ ඇති රෝගයක් පෙන්නුම් කරයි, සහ 5 ට වඩා වැඩි ගණනක් DRESS රෝග විනිශ්චයක් දක්වයි. RegiSCAR ලකුණු විශේෂයෙන් ප්රයෝජනවත් වන්නේ හැකි අවස්ථා නැවත සලකා බැලීම සඳහා වන අතර, මන්ද රෝගීන් රෝගයේ මුල් අවධියේදී සියලුම රෝග විනිශ්චය නිර්ණායක සපුරා නොමැති විය හැකි බැවිනි හෝ ලකුණු හා සම්බන්ධ සම්පූර්ණ තක්සේරුවක් ලබාගෙන නොමැත.
DRESS, SJS සහ ඒ ආශ්රිත ආබාධ, විෂ සහිත එපීඩර්මල් නෙක්රොලිසිස් (TEN) සහ උග්ර සාමාන්යකරණය කළ පිටකිරීමේ ඉම්පෙටිගෝ (AGEP) (රූපය 1B) ඇතුළු අනෙකුත් බරපතල සමේ අහිතකර ප්රතික්රියා වලින් වෙන්කර හඳුනාගත යුතුය. DRESS සඳහා පුර්ව ලියාපදිංචි තක්සේරු කාලය සාමාන්යයෙන් අනෙකුත් බරපතල සමේ අහිතකර ප්රතික්රියා වලට වඩා දිගු වේ. SJS සහ TEN ඉක්මනින් වර්ධනය වන අතර සාමාන්යයෙන් සති 3 සිට 4 දක්වා කාලය තුළ තනිවම විසඳෙන අතර DRESS රෝග ලක්ෂණ වඩාත් නොනැසී පවතී. DRESS රෝගීන්ගේ ශ්ලේෂ්මල සම්බන්ධ වීම SJS හෝ TEN වලින් වෙන්කර හඳුනා ගැනීමට අවශ්ය විය හැකි වුවද, DRESS හි මුඛ ශ්ලේෂ්මල තුවාල සාමාන්යයෙන් මෘදු වන අතර අඩු රුධිර වහනයක් වේ. DRESS හි ලක්ෂණයක් වන සලකුණු කරන ලද සමේ ශෝථය කැටටොනික් ද්විතියික බිබිලි සහ ඛාදනයට හේතු විය හැකි අතර, SJS සහ TEN පාර්ශ්වීය ආතතියක් සහිත සම්පූර්ණ ස්ථර එපීඩර්මල් පිටකිරීම මගින් සංලක්ෂිත වන අතර, බොහෝ විට නිකොල්ස්කිගේ ලකුණ ධනාත්මක වේ. ඊට වෙනස්ව, AGEP සාමාන්යයෙන් ඖෂධයට නිරාවරණය වීමෙන් පැය සිට දින දක්වා පෙනී සිටින අතර සති 1 සිට 2 දක්වා ඉක්මනින් විසඳේ. AGEP හි කුෂ්ඨය වක්රාකාර වන අතර රෝම කූපවලට පමණක් සීමා නොවන සාමාන්යකරණය වූ ලප වලින් සමන්විත වන අතර එය DRESS හි ලක්ෂණ වලට වඩා තරමක් වෙනස් වේ.
අනාගත අධ්යයනයකින් පෙන්නුම් කළේ DRESS රෝගීන්ගෙන් 6.8% කට SJS, TEN හෝ AGEP යන දෙකෙහිම ලක්ෂණ ඇති බවත්, ඉන් 2.5% කට අධික සමේ අහිතකර ප්රතික්රියා අතිච්ඡාදනය වන බව සලකනු ලැබූ බවත්ය. RegiSCAR වලංගුකරණ නිර්ණායක භාවිතය මෙම තත්වයන් නිවැරදිව හඳුනා ගැනීමට උපකාරී වේ.
ඊට අමතරව, සාමාන්ය සරම්ප වැනි ඖෂධ කුෂ්ඨ සාමාන්යයෙන් ඖෂධයට නිරාවරණය වීමෙන් සති 1 සිට 2 දක්වා කාලයක් තුළ දිස්වේ (නැවත නිරාවරණය වීම වේගවත් වේ), නමුත් DRESS මෙන් නොව, මෙම කුෂ්ඨ සාමාන්යයෙන් ට්රාන්ස්ඇමිනේස් වැඩි වීම, ඊසිනොෆිලියා වැඩි වීම හෝ රෝග ලක්ෂණ වලින් දිගු සුවය ලැබීමේ කාලයක් සමඟ සිදු නොවේ. හිමොෆැගෝසයිටික් ලිම්ෆොහිස්ටියෝසයිටෝසිස්, සනාල ප්රතිශක්තිකරණ ටී-සෛල ලිම්ෆෝමා සහ උග්ර බද්ධ-එදිරිව-ධාරක රෝගය ඇතුළු අනෙකුත් රෝග ප්රදේශවලින් ද DRESS වෙන්කර හඳුනාගත යුතුය.
DRESS ප්රතිකාර පිළිබඳ විශේෂඥ එකඟතාවයක් හෝ මාර්ගෝපදේශ සකස් කර නොමැත; පවතින ප්රතිකාර නිර්දේශ නිරීක්ෂණ දත්ත සහ විශේෂඥ මතය මත පදනම් වේ. ප්රතිකාර සඳහා මඟ පෙන්වීම සඳහා සංසන්දනාත්මක අධ්යයනයන් ද හිඟයි, එබැවින් ප්රතිකාර ප්රවේශයන් ඒකාකාරී නොවේ.
පැහැදිලි රෝග කාරක ඖෂධ ප්රතිකාර
DRESS හි පළමු සහ වඩාත්ම තීරණාත්මක පියවර වන්නේ වඩාත් ඉඩ ඇති රෝග කාරක ඖෂධය හඳුනාගෙන එය නතර කිරීමයි. රෝගීන් සඳහා සවිස්තරාත්මක ඖෂධ ප්රස්ථාර සංවර්ධනය කිරීම මෙම ක්රියාවලියට උපකාරී විය හැකිය. ඖෂධ ප්රස්ථාරකරණය සමඟින්, වෛද්යවරුන්ට හැකි සියලුම රෝග ඇති කරන ඖෂධ ක්රමානුකූලව ලේඛනගත කළ හැකි අතර ඖෂධ නිරාවරණය සහ කුෂ්ඨ, ඊසිනොෆිලියා සහ අවයව සම්බන්ධ වීම අතර තාවකාලික සම්බන්ධතාවය විශ්ලේෂණය කළ හැකිය. මෙම තොරතුරු භාවිතා කරමින්, වෛද්යවරුන්ට DRESS ඇති කිරීමට බොහෝ දුරට ඉඩ ඇති ඖෂධය පරීක්ෂා කර නියමිත වේලාවට එම ඖෂධය භාවිතා කිරීම නැවැත්විය හැකිය. ඊට අමතරව, අනෙකුත් බරපතල සමේ අහිතකර ප්රතික්රියා සඳහා ඖෂධ හේතුකාරකය තීරණය කිරීම සඳහා භාවිතා කරන ඇල්ගොරිතම ද වෛද්යවරුන්ට යොමු කළ හැකිය.
ඖෂධ - ග්ලූකෝකෝටිකොයිඩ්
DRESS සමනය කිරීමට සහ නැවත ඇතිවීමට ප්රතිකාර කිරීමට පද්ධතිමය ග්ලූකෝකෝටිකොයිඩ් ප්රධාන මාධ්යයකි. සාම්ප්රදායික ආරම්භක මාත්රාව දිනකට 0.5 සිට 1 mg/d/kg දක්වා (ප්රෙඩ්නිසෝන් සමානතාවයෙන් මනිනු ලැබේ) වුවද, DRESS සඳහා කෝටිකොස්ටෙරොයිඩ් වල කාර්යක්ෂමතාව තක්සේරු කරන සායනික අත්හදා බැලීම් මෙන්ම විවිධ මාත්රා සහ ප්රතිකාර ක්රම පිළිබඳ අධ්යයනයන් ද නොමැත. කුෂ්ඨ, ඊසිනොෆිල් පෙනියා අඩු කිරීම සහ අවයව ක්රියාකාරිත්වය යථා තත්ත්වයට පත් කිරීම වැනි පැහැදිලි සායනික වැඩිදියුණු කිරීම් නිරීක්ෂණය කරන තෙක් ග්ලූකෝකෝටිකොයිඩ් මාත්රාව අත්තනෝමතික ලෙස අඩු නොකළ යුතුය. නැවත ඇතිවීමේ අවදානම අඩු කිරීම සඳහා, සති 6 සිට 12 දක්වා කාලය තුළ ග්ලූකෝකෝටිකොයිඩ් මාත්රාව ක්රමයෙන් අඩු කිරීම රෙකමදාරු කරනු ලැබේ. සම්මත මාත්රාව ක්රියා නොකරන්නේ නම්, දින 3 ක් සඳහා දිනකට 250 mg (හෝ ඊට සමාන) “කම්පන” ග්ලූකෝකෝටිකොයිඩ් චිකිත්සාව සලකා බැලිය හැකි අතර, පසුව ක්රමයෙන් අඩු කිරීමක් කළ හැකිය.
මෘදු DRESS රෝගීන් සඳහා, ඉතා ඵලදායී දේශීය කෝටිකොස්ටෙරොයිඩ් ඵලදායී ප්රතිකාර විකල්පයක් විය හැකිය. උදාහරණයක් ලෙස, Uhara et al. වාර්තා කළේ පද්ධතිමය ග්ලූකෝකෝටිකොයිඩ් නොමැතිව DRESS රෝගීන් 10 දෙනෙකු සාර්ථකව සුවය ලැබූ බවයි. කෙසේ වෙතත්, පද්ධතිමය ප්රතිකාර ආරක්ෂිතව වළක්වා ගත හැක්කේ කුමන රෝගීන්ටද යන්න පැහැදිලි නැති නිසා, විකල්පයක් ලෙස දේශීය ප්රතිකාර බහුලව භාවිතා කිරීම නිර්දේශ නොකරයි.
ග්ලූකෝකෝටිකොයිඩ් චිකිත්සාව සහ ඉලක්කගත චිකිත්සාවෙන් වළකින්න.
DRESS රෝගීන් සඳහා, විශේෂයෙන් කෝටිකොස්ටෙරොයිඩ් ඉහළ මාත්රාවලින් භාවිතා කිරීමෙන් සංකූලතා (ආසාදන වැනි) ඇතිවීමේ වැඩි අවදානමක් ඇති අයට, කෝටිකොස්ටෙරොයිඩ් වැළැක්වීමේ ප්රතිකාර සලකා බැලිය හැකිය. සමහර අවස්ථාවල අභ්යන්තර ඉමියුනොග්ලොබුලින් (IVIG) ඵලදායී විය හැකි බවට වාර්තා තිබුණද, විවෘත අධ්යයනයකින් පෙන්වා දී ඇත්තේ චිකිත්සාව අහිතකර බලපෑම්, විශේෂයෙන් thromboembolism, බොහෝ රෝගීන් අවසානයේ පද්ධතිමය ග්ලූකෝකෝටිකොයිඩ් චිකිත්සාවට මාරු වීමට හේතු වන බවයි. IVIG හි විභව කාර්යක්ෂමතාව එහි ප්රතිදේහ නිෂ්කාශන බලපෑමට සම්බන්ධ විය හැකි අතර, එය වෛරස් ආසාදනය වැළැක්වීමට හෝ වෛරසය නැවත සක්රිය කිරීමට උපකාරී වේ. කෙසේ වෙතත්, IVIG හි විශාල මාත්රා නිසා, එය හෘදයාබාධ, වකුගඩු අකර්මණ්ය වීම හෝ අක්මා අකර්මණ්ය වීම ඇති රෝගීන්ට සුදුසු නොවිය හැකිය.
අනෙකුත් ප්රතිකාර විකල්ප අතරට මයිකොෆෙනොලේට්, සයික්ලොස්පොරින් සහ සයික්ලොෆොස්ෆමයිඩ් ඇතුළත් වේ. ටී සෛල සක්රිය කිරීම වැළැක්වීමෙන්, සයික්ලොස්පොරීන් ඉන්ටර්ලියුකින්-5 වැනි සයිටොකයින් වල ජාන පිටපත් කිරීම අවහිර කරයි, එමඟින් ඊසිනොෆිලික් බඳවා ගැනීම සහ ඖෂධ-විශේෂිත ටී සෛල සක්රිය කිරීම අඩු කරයි. සයික්ලොස්පොරීන් සමඟ ප්රතිකාර කරන ලද රෝගීන් පස් දෙනෙකු සහ පද්ධතිමය ග්ලූකෝකෝටිකොයිඩ් සමඟ ප්රතිකාර කරන ලද රෝගීන් 21 දෙනෙකු සම්බන්ධ අධ්යයනයකින් හෙළි වූයේ සයික්ලොස්පොරීන් භාවිතය රෝග ප්රගතියේ අඩු අනුපාත, වැඩිදියුණු කළ සායනික සහ රසායනාගාර මිනුම් සහ කෙටි රෝහල් ගතවීම් සමඟ සම්බන්ධ වී ඇති බවයි. කෙසේ වෙතත්, සයික්ලොස්පොරීන් දැනට DRESS සඳහා පළමු පෙළ ප්රතිකාරයක් ලෙස නොසැලකේ. අසාතියෝප්රීන් සහ මයිකොෆෙනොලේට් ප්රධාන වශයෙන් ප්රේරක චිකිත්සාවට වඩා නඩත්තු ප්රතිකාර සඳහා භාවිතා කරයි.
DRESS වලට ප්රතිකාර කිරීම සඳහා මොනොක්ලෝනල් ප්රතිදේහ භාවිතා කර ඇත. මේවාට ඉන්ටර්ලියුකින්-5 සහ එහි ප්රතිග්රාහක අක්ෂය අවහිර කරන මෙපොලිසුමාබ්, රලිසුමාබ් සහ බෙනසුමාබ්, ජානස් කයිනේස් නිෂේධක (ටොෆසිටිනිබ් වැනි) සහ ප්රති-CD20 මොනොක්ලෝනල් ප්රතිදේහ (රිටුක්සිමාබ් වැනි) ඇතුළත් වේ. මෙම ප්රතිකාර අතර, ප්රති-ඉන්ටර්ලියුකින්-5 ඖෂධ වඩාත් ප්රවේශ විය හැකි, ඵලදායී සහ ආරක්ෂිත ප්රේරණ ප්රතිකාරය ලෙස සැලකේ. කාර්යක්ෂමතාවයේ යාන්ත්රණය DRESS හි ඉන්ටර්ලියුකින්-5 මට්ටම්වල මුල් ඉහළ යාම හා සම්බන්ධ විය හැකිය, එය සාමාන්යයෙන් ඖෂධ-විශේෂිත T සෛල මගින් ප්රේරණය වේ. ඉන්ටර්ලියුකින්-5 යනු ඊසිනොෆිල් වල ප්රධාන නියාමකයා වන අතර ඒවායේ වර්ධනය, අවකලනය, බඳවා ගැනීම, සක්රිය කිරීම සහ පැවැත්ම සඳහා වගකිව යුතුය. පද්ධතිමය ග්ලූකෝකෝටිකොයිඩ් භාවිතයෙන් පසු තවමත් ඊසිනොෆිලියා හෝ අවයව අක්රියතාව ඇති රෝගීන්ට ප්රතිකාර කිරීම සඳහා ප්රති-ඉන්ටර්ලියුකින්-5 ඖෂධ බහුලව භාවිතා වේ.
ප්රතිකාර කාලය
DRESS ප්රතිකාරය බෙහෙවින් පුද්ගලීකරණය කළ යුතු අතර රෝගයේ ප්රගතිය සහ ප්රතිකාර ප්රතිචාරය අනුව ගතිකව සකස් කළ යුතුය. DRESS ඇති රෝගීන්ට සාමාන්යයෙන් රෝහල්ගත කිරීම අවශ්ය වන අතර, මෙම අවස්ථා වලින් හතරෙන් එකක් පමණ දැඩි සත්කාර කළමනාකරණය අවශ්ය වේ. රෝහල්ගත කිරීමේදී, රෝගියාගේ රෝග ලක්ෂණ දිනපතා ඇගයීමට ලක් කරනු ලැබේ, පුළුල් ශාරීරික පරීක්ෂණයක් සිදු කරනු ලැබේ, සහ අවයව සම්බන්ධ වීම සහ ඊසිනොෆිල් වල වෙනස්කම් තක්සේරු කිරීම සඳහා රසායනාගාර දර්ශක නිතිපතා නිරීක්ෂණය කරනු ලැබේ.
විසර්ජනයෙන් පසුවද, තත්ත්වයෙහි වෙනස්කම් නිරීක්ෂණය කිරීමට සහ ප්රතිකාර සැලැස්ම නියමිත වේලාවට සකස් කිරීමට සතිපතා පසු විපරම් ඇගයීමක් අවශ්ය වේ. ග්ලූකෝකෝටිකොයිඩ් මාත්රාව අඩුවීමේදී හෝ සමනය කිරීමෙන් පසු නැවත ඇතිවීම ස්වයංසිද්ධව සිදුවිය හැකි අතර තනි රෝග ලක්ෂණයක් හෝ දේශීය ඉන්ද්රිය තුවාලයක් ලෙස පෙනෙන්නට පුළුවන, එබැවින් රෝගීන් දිගු කාලීනව සහ පුළුල් ලෙස නිරීක්ෂණය කළ යුතුය.
පළ කිරීමේ කාලය: දෙසැම්බර්-14-2024